Entorse de cheville : diagnostic rapide et traitement complet à Gatineau
Vous marchez sur un trottoir inégal. Votre cheville se tord brusquement vers l’intérieur. La douleur fulgurante vous arrête immédiatement. Vous tentez de poursuivre votre chemin en boitant. Le gonflement apparaît rapidement.
Vous vous demandez : « Est-ce grave? Dois-je consulter? Puis-je continuer à marcher? »
L’entorse de cheville représente l’une des blessures musculosquelettiques les plus fréquentes. Pourtant, beaucoup de personnes minimisent cette blessure et négligent le traitement approprié. Cette négligence transforme souvent une entorse aiguë en instabilité chronique qui persiste pendant des années.
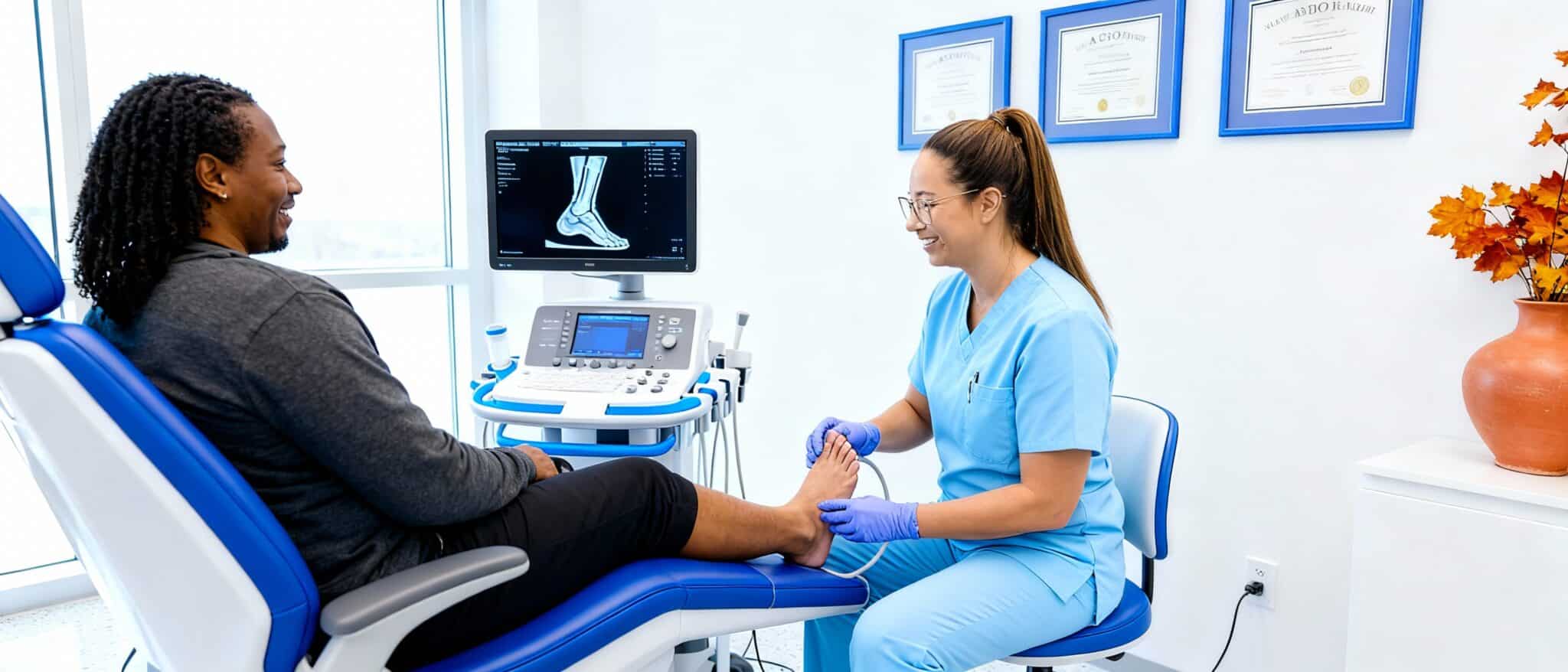
Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, évaluent et traitent les entorses de cheville avec des technologies diagnostiques avancées. Notre clinique est située au complexe AGORA à Gatineau (secteur du Plateau). Radiographie et échographie musculosquelettique sur place. Nous vous offrons une prise en charge et un plan de traitement personnalisés. Le but? Une réhabilitation complète.
Ce guide vous aide à comprendre l’entorse de cheville, à reconnaître sa gravité et à découvrir les options de traitement qui accélèrent votre guérison.
Qu’est-ce qu’une entorse de cheville?
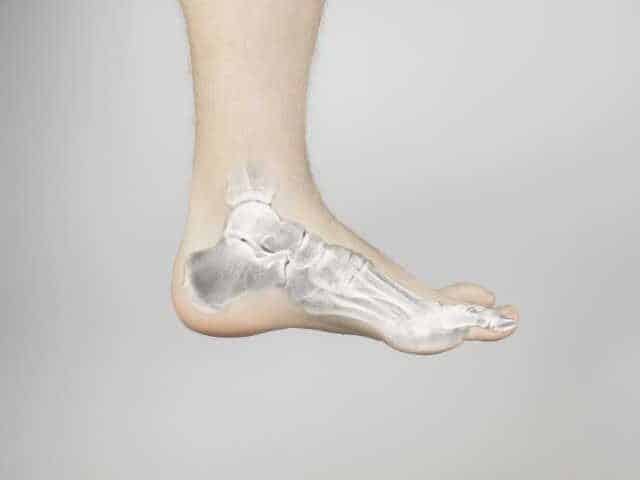
L’entorse survient lorsque les ligaments stabilisant votre cheville subissent un étirement excessif ou une déchirure. Les ligaments sont des bandes de tissu conjonctif robuste qui maintiennent les os ensemble. Contrairement aux muscles qui se contractent activement, les ligaments offrent un support passif mais essentiel.
L’entorse latérale (externe) de la cheville représente 85 % des cas. Votre pied se tourne brusquement vers l’intérieur (inversion), étirant ou déchirant les ligaments de la face externe de la cheville. Le ligament talo-fibulaire antérieur subit le plus fréquemment les dommages, suivi du ligament calcanéo-fibulaire.
Les entorses se classent selon leur gravité.
Grade 1 (léger) : étirement ligamentaire sans déchirure significative, douleur modérée, gonflement minimal, capacité de marcher conservée.
Grade 2 (modéré) : déchirure partielle des ligaments, douleur marquée, gonflement important, difficulté à marcher, instabilité légère.
Grade 3 (sévère) : déchirure complète d’un ou plusieurs ligaments, douleur intense, gonflement massif, impossibilité de supporter le poids, instabilité importante.
Entorse et foulure : synonymes pour la même blessure
Ces termes désignent la même blessure et sont souvent utilisés de façon interchangeable. L’entorse (ou foulure) affecte les ligaments qui connectent les os entre eux. Lorsque votre cheville se tord, les ligaments subissent un étirement excessif ou une déchirure.
Cette confusion terminologique provient parfois de l’usage populaire où certaines personnes utilisent « foulure » pour décrire une entorse légère et « entorse » pour une blessure plus sévère. En réalité, il s’agit du même type de lésion ligamentaire, dont seule la gravité varie.
Les symptômes caractéristiques incluent la douleur, le gonflement et la difficulté fonctionnelle. L’examen clinique et l’imagerie confirment la nature exacte de votre blessure et déterminent sa gravité.
Puis-je marcher avec une entorse de cheville?
Cette question revient constamment. La réponse dépend de la sévérité de votre entorse.
Une entorse légère (grade 1) permet généralement de marcher avec un inconfort modéré. Vous boitez probablement mais vous pouvez supporter votre poids. Cette capacité fonctionnelle suggère que les ligaments, bien qu’étirés, maintiennent une stabilité suffisante.
Une entorse modérée (grade 2) rend la marche difficile et douloureuse. Vous pourriez techniquement marcher mais au prix d’un effort considérable et d’une boiterie prononcée. Cette mobilisation précoce risque d’aggraver les déchirures ligamentaires partielles.
Une entorse sévère (grade 3) rend la marche sans support généralement impossible. La douleur intense et l’instabilité marquée empêchent la mise en charge normale. Forcer la marche dans cette situation prolonge la guérison et risque d’endommager davantage les structures déjà compromises.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, précise : « La capacité de marcher immédiatement après la blessure ne garantit pas l’absence de fracture ou de déchirure ligamentaire significative. D’un autre côté, si vous êtes incapable de mettre du poids sur la cheville atteinte immédiatement après l’accident, c’est une excellente raison de consulter pour qu’on prenne des radiographies afin de vérifier s’il y a une fracture. Si une fracture est identifiée, le traitement sera très différent de celui d’une entorse. »
Durée de guérison d’une entorse de cheville
La chronologie de guérison varie considérablement selon la gravité de l’entorse.
Une entorse légère (grade 1) se résout généralement en 1 à 3 semaines. La douleur diminue rapidement. Le gonflement se résorbe progressivement. Vous reprenez graduellement vos activités normales.
Une entorse modérée (grade 2) nécessite 3 à 6 semaines de récupération. Les premières semaines exigent souvent une protection avec attelle ou botte de marche. La réhabilitation avec exercices d’amplitude et de renforcement devient cruciale pour restaurer la fonction optimale.
Une entorse sévère (grade 3) demande 8 à 12 semaines ou davantage pour guérir complètement. L’immobilisation stricte initiale protège les ligaments déchirés pendant leur cicatrisation. La réhabilitation progressive et supervisée s’étend sur plusieurs mois pour récupérer la force, la proprioception et la stabilité.
Ces délais représentent la guérison des tissus ligamentaires. La récupération fonctionnelle complète — incluant le retour aux sports et activités exigeantes — peut nécessiter un temps additionnel.
Diagnostic avancé à notre clinique
Notre capacité diagnostique sur place accélère votre prise en charge et élimine les délais d’attente frustrants.
La radiographie numérique immédiate exclut les fractures associées. Environ 22 % des entorses de cheville s’accompagnent de fractures (références 1 et 2) — malléoles, base du cinquième métatarsien, processus postérieur du talus. Ces fractures nécessitent une prise en charge distincte. Vous obtenez cette confirmation dès votre consultation initiale.

L’échographie musculosquelettique visualise directement les ligaments blessés. Cette technologie évalue l’intégrité structurelle de chaque ligament. Elle détecte les déchirures partielles ou complètes. Elle identifie les hématomes et l’œdème péri-ligamentaire. Cette information précise guide nos recommandations thérapeutiques.
L’examen clinique approfondi évalue la stabilité fonctionnelle. Tests de stress ligamentaire. Évaluation de l’amplitude articulaire. Palpation des structures anatomiques. Cette évaluation complète l’imagerie pour établir le grade précis de votre entorse.
Comment guérir rapidement une entorse de cheville?
La guérison optimale repose sur une prise en charge appropriée dès les premiers jours.
Le protocole PEACE and LOVE développé par le physiothérapeute Blaise Dubois et le physiothérapeute et chercheur Jean-François Esculier est devenu notre référence dans la prise en charge de l’entorse de la cheville. Voici de quoi il est question avec ce protocole :
Phase aiguë : PEACE (les premiers jours)
P – Protection : Protégez la zone blessée en limitant les mouvements qui augmentent la douleur durant les premiers jours. Évitez les activités qui sollicitent excessivement les ligaments blessés, mais sans immobilisation complète prolongée.
E – Élévation : Élevez votre cheville au-dessus du niveau du cœur aussi souvent que possible. Cette position favorise le drainage des liquides et réduit le gonflement.
A – Éviter les Anti-inflammatoires : Les médicaments anti-inflammatoires et la glace peuvent nuire au processus naturel de guérison à long terme. L’inflammation fait partie du processus de réparation tissulaire. Privilégiez la gestion de la douleur sans bloquer l’inflammation si celle-ci reste tolérable.
C – Compression : Utilisez un bandage élastique pour limiter le gonflement et l’œdème. La compression doit être confortable, jamais au point de compromettre la circulation.
E – Éducation : Comprenez votre blessure et le processus de guérison. Évitez les traitements passifs excessifs et les examens d’imagerie inutiles pour les entorses légères. Votre corps possède une remarquable capacité d’autoguérison.
Phase de récupération : LOVE (après les premiers jours)
L – Load (charge optimale) : Reprenez progressivement la mise en charge et les mouvements dès que la douleur le permet. L’activité favorise la réparation tissulaire. Laissez la douleur guider votre progression — un léger inconfort est acceptable, mais la douleur ne devrait pas s’intensifier.
O – Optimisme : Maintenez une attitude positive. Les attentes et les croyances influencent significativement la récupération. La peur et la catastrophisation retardent le retour aux activités normales.
V – Vascularisation : Pratiquez des activités cardiovasculaires indolores dès que possible. Le mouvement augmente le flux sanguin vers les tissus blessés, accélérant la guérison. Marche, vélo stationnaire, natation — choisissez des activités qui ne provoquent pas de douleur importante.
E – Exercices : Commencez rapidement les exercices de mobilité, de renforcement et de proprioception. Ces exercices restaurent la mobilité, la force et la confiance en votre cheville. La réhabilitation active surpasse largement les approches passives.
L’immobilisation stricte selon la gravité reste nécessaire pour les entorses sévères durant la phase initiale. Entorses légères : bandage de soutien ou chevillière souple. Entorses modérées : attelle rigide ou botte de marche amovible pour quelques semaines. Entorses sévères : immobilisation plus stricte initialement, suivie d’une mobilisation progressive supervisée.
La Dre Sandra Gendron, podiatre, souligne : « L’approche PEACE and LOVE encourage une participation active du patient dans sa guérison. Les exercices proprioceptifs, en particulier, sont cruciaux pour prévenir les récidives. Nous guidons cette réhabilitation étape par étape, en respectant votre rythme de guérison. »
Prévenir l’instabilité chronique avec les orthèses plantaires
Environ 40 % des personnes ayant subi une entorse de cheville développent une instabilité chronique (référence 3). Cette complication se manifeste par des récidives fréquentes, une sensation d’instabilité persistante et une limitation des activités.
Les orthèses plantaires sur mesure jouent un rôle crucial dans la prévention de cette instabilité chronique. Ces dispositifs corrigent les déséquilibres biomécaniques sous-jacents qui ont contribué à votre entorse initiale. Un pied pronateur (qui s’affaisse vers l’intérieur) place la cheville en position vulnérable aux entorses latérales. Les orthèses stabilisent votre arrière-pied, réduisant cette vulnérabilité.
Nous concevons vos orthèses spécifiquement pour votre biomécanique unique. Support de l’arche plantaire. Stabilisation de l’arrière-pied. Correction des déséquilibres de pression. Cette approche personnalisée optimise votre protection à long terme.
Le port régulier des orthèses, combiné aux exercices de renforcement et de proprioception, réduit significativement votre risque de récidive. Cette stratégie globale transforme une cheville instable en articulation stable et fonctionnelle.

Quand consulter pour une entorse de cheville?
Consultez rapidement si vous ne pouvez pas supporter votre poids, si le gonflement est important, si la douleur est sévère ou si vous ressentez une instabilité marquée. Une évaluation professionnelle précoce différencie les entorses légères des blessures nécessitant une immobilisation stricte.
L’accès à la radiographie et à l’échographie sur place accélère votre diagnostic. Vous obtenez des réponses et un plan de traitement dès votre première visite. Cette efficacité optimise votre guérison et prévient les complications à long terme.
Pour une évaluation rapide de votre entorse de cheville, prenez rendez-vous dès maintenant en cliquant ici ou en appelant au 📞 819 800-1212
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services. Documentation systématiquement fournie pour vos réclamations.