
L’ongle incarné est une affection qui se produit quand une partie d’un ongle blesse la peau avoisinante. Ce problème touche particulièrement le gros orteil.

L’ongle incarné est une affection qui se produit quand une partie d’un ongle blesse la peau avoisinante. Ce problème touche particulièrement le gros orteil.

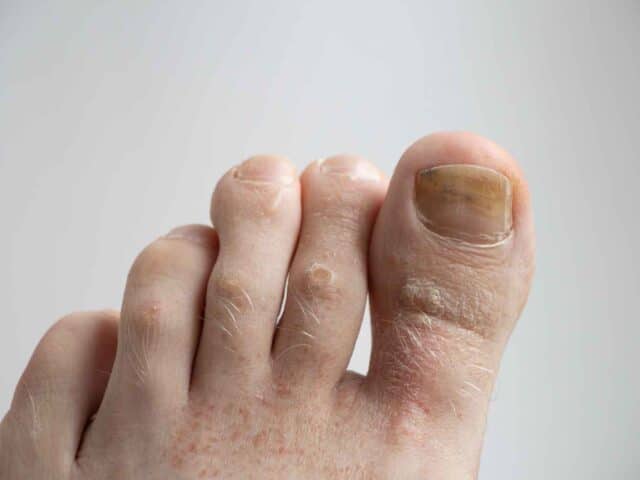
Cors au pied, durillons, oeil-de-perdrix : soulager ces douleurs localisées aux pieds
Vous ressentez une douleur aiguë sur le dessus de votre deuxième orteil. Chaque pas dans vos chaussures déclenche cet inconfort lancinant. Vous découvrez une petite zone circulaire de peau dure et jaunâtre. Cette proéminence douloureuse vous force à modifier votre démarche.
Ou peut-être cette sensation d’avoir une pierre dans votre chaussure entre vos orteils persiste-t-elle malgré des vérifications répétées. Cette douleur localisée interfère avec vos activités quotidiennes.
Vous souffrez probablement de cors (aussi appelés durillons), ces accumulations localisées de peau épaissie qui créent une pression douloureuse sur les tissus sous-jacents.

Le cor (ou durillon) constitue un épaississement localisé et concentré de la couche superficielle de la peau. Contrairement aux callosités qui s’étendent sur des zones plus larges, le cor se développe sur un point précis de friction ou de pression répétée.
Cette accumulation de kératine forme un noyau central conique qui pénètre vers l’intérieur, comprimant les tissus sous-jacents. Cette structure en forme de cône inversé explique la douleur caractéristique — comme si vous marchiez sur un clou ou une épine.
Les cors durs (heloma durum) apparaissent sur les surfaces exposées à la friction sèche. Le dessus des orteils, les articulations proéminentes, les faces externes des cinquièmes orteils — ces zones subissent le frottement constant des chaussures. La peau y devient épaisse, dure et jaunâtre.
Les cors mous (heloma molle), communément appelés œil-de-perdrix, se développent entre les orteils dans un environnement humide. La macération rend le cor blanchâtre et spongieux plutôt que dur. Cette variété provoque néanmoins une douleur intense, amplifiée par la sensibilité de la peau interdigitale.
Les cors sous-unguéaux se forment sous les ongles d’orteils, créant une pression douloureuse entre l’ongle et le lit unguéal. Cette localisation particulière complique l’auto-traitement.
Les déformations des orteils représentent la cause principale. Les orteils en marteau, en griffe ou en maillet créent des proéminences osseuses qui frottent contre les chaussures. Ces articulations angulées subissent une pression constante, stimulant la formation de cors.
Les chaussures inadaptées aggravent considérablement le problème. Souliers trop serrés qui compriment les orteils. Coutures intérieures rugueuses qui irritent la peau. Chaussures à bout pointu qui forcent les orteils dans des positions non naturelles. Ces facteurs mécaniques maintiennent la friction responsable des cors.
L’hallux valgus (oignon) pousse les orteils adjacents les uns contre les autres, créant des points de pression interdigitaux. Cette déformation favorise particulièrement les œil-de-perdrix.
Les anomalies biomécaniques modifient la répartition des pressions pendant la marche. Un pied qui prononce excessivement ou qui présente une voûte trop élevée altère la mécanique normale, créant des zones de friction anormale.
L’activité professionnelle influence également le développement des cors. Les métiers nécessitant des positions agenouillées répétées ou le port de chaussures de sécurité rigides augmentent les risques.
Cette confusion survient fréquemment. Les cors et les verrues plantaires apparaissent tous deux comme des zones d’épaississement cutané douloureux. Cependant, leur nature diffère fondamentalement.
Le cor résulte d’une pression mécanique. La verrue plantaire provient d’une infection virale (papillomavirus humain). À l’examen attentif, la verrue présente de petits points noirs (vaisseaux sanguins thrombosés). Le cor montre un noyau central translucide sans ces points caractéristiques.
La douleur diffère également. Le cor fait mal à la pression directe verticale. La verrue provoque une douleur lors de la compression latérale (pincement). Cette distinction aide à orienter le diagnostic.

Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, traitent les cors avec une approche complète.
Le débridement podiatrique retire méticuleusement le cor. Nous utilisons des lames de scalpel stérilisées pour énucléer le noyau central. Cette extraction précise soulage immédiatement la pression douloureuse. La procédure, bien que semblant impressionnante, s’avère indolore lorsque réalisée correctement sur la peau épaissie.
Pour les œil-de-perdrix entre les orteils, nous réduisons l’épaisseur cutanée et plaçons parfois des séparateurs d’orteils. Ces dispositifs en mousse ou en silicone maintiennent un espacement adéquat, réduisant la friction qui cause la récidive.
Les cors sous-unguéaux nécessitent souvent un amincissement ou une réduction de l’ongle pour éliminer la pression sur le cor sous-jacent.
Au-delà du soulagement symptomatique, nous identifions les causes structurelles. L’examen biomécanique révèle les déséquilibres de pression. L’analyse de vos déformations orteils guide les recommandations thérapeutiques.
Les orthèses plantaires sur mesure corrigent les anomalies biomécaniques contribuant aux cors. En optimisant la répartition des pressions, ces dispositifs réduisent les contraintes mécaniques responsables.
Les coussinets protecteurs spécialisés amortissent les zones vulnérables. Tubes en gel pour protéger les orteils. Pansements en mousse pour réduire la friction. Anneaux en feutre entourant le cor pour redistribuer la pression. Ces accessoires prolongent le soulagement entre les soins professionnels.
Les recommandations de chaussures adaptées s’avèrent cruciales. Hauteur de boîte à orteils suffisante pour accommoder les déformations. Largeur appropriée pour éviter la compression. Matériaux souples qui ne créent pas de points de friction.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, souligne : « Les produits en vente libre contenant de l’acide salicylique comportent des risques, particulièrement chez les personnes vivant avec le diabète ou présentant une circulation compromise. Ces produits dissolvent la peau indistinctement, créant des brûlures chimiques sur les tissus sains adjacents. L’intervention professionnelle retire précisément le cor sans endommager la peau environnante. »

Les cors récidiveront inévitablement si les causes mécaniques persistent. Le débridement offre un soulagement temporaire, mais sans correction des facteurs causaux, le cor se reforme en quelques semaines.
Portez des chaussures appropriées offrant un espace généreux pour vos orteils. Évitez les souliers à bout pointu et les talons hauts qui compriment l’avant-pied.
Si vous présentez des déformations des orteils, consultez pour évaluer les options correctrices. Les orthèses, les séparateurs d’orteils et, dans certains cas, la chirurgie corrective peuvent s’avérer nécessaires pour une résolution durable.
Si vos cors causent une douleur qui limite vos activités, si vous observez des signes d’infection (rougeur, chaleur, drainage), si vous vivez avec le diabète (ne tentez jamais l’auto-traitement), ou si les cors récidives rapidement malgré vos précautions, consultez pour une évaluation professionnelle.
Pour le traitement de vos cors et durillons, contactez-nous au 819 800-1212 ou remplissez le formulaire de contact pour prévoir un rendez-vous.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées peuvent couvrir nos services. Informez-vous à propos de votre couverture avant de vous présenter. Nous ne faisons pas de facturation directe.

Callosités et corne aux pieds : soins professionnels pour retrouver le confort
Vous enfilez vos chaussures le matin. Cette sensation désagréable sous l’avant-pied vous rappelle sa présence. La peau épaissie et durcie vous incommode à chaque pas. Vous tentez de limer cette corne avec une pierre ponce. L’épaisseur diminue temporairement, mais revient rapidement, parfois plus épaisse qu’avant.
Ces callosités qui semblent inoffensives cachent souvent un déséquilibre biomécanique nécessitant une intervention professionnelle.

La corne (hyperkératose) et les callosités représentent un épaississement de la couche superficielle de la peau en réponse à une pression ou une friction répétée. Votre corps produit ce tissu protecteur pour défendre votre peau contre les contraintes mécaniques excessives.
Les callosités se forment généralement sur des zones plus étendues — plante du pied, talons, base des orteils. Cette accumulation de peau durcie se développe graduellement sur des semaines ou des mois de sollicitation répétée.
Les cors (durillons) constituent une forme plus localisée et concentrée d’hyperkératose. Ces épaississements punctiformes possèdent un noyau central dur qui pénètre dans les tissus sous-jacents, créant une douleur aiguë à la pression. Les cors se développent fréquemment sur le dessus des orteils ou entre les orteils en réaction au frottement des chaussures ou des orteils entre eux.
Cette réponse cutanée, bien qu’initialement protectrice, devient paradoxalement problématique. L’épaisseur excessive crée elle-même une pression supplémentaire. Un cercle vicieux s’installe : la pression provoque l’épaississement, qui augmente la pression, qui stimule davantage d’épaississement.
Les déséquilibres biomécaniques représentent la cause principale. Un pied qui s’affaisse excessivement (pronation, pied plat) ou une voûte plantaire trop élevée (pied creux) modifient la répartition des pressions. Certaines zones supportent des charges disproportionnées, déclenchant la formation de callosités.
Les déformations structurelles concentrent les pressions sur des points spécifiques. L’hallux valgus (oignon) transfère les charges vers les deuxième et troisième têtes métatarsiennes. Les orteils en marteau créent des points de friction sur les articulations proéminentes. Ces anomalies architecturales génèrent inévitablement des zones d’hyperkératose.
Les chaussures inadaptées aggravent le problème, par exemple les souliers trop serrés qui compriment, les talons hauts qui transfèrent une pression excessive vers l’avant-pied et les chaussures usées dont l’amorti s’est détérioré. Ces facteurs amplifient les contraintes mécaniques sur votre peau.
L’activité physique intense sollicite répétitivement les mêmes zones. Les coureurs développent fréquemment des callosités sous les têtes métatarsiennes. Les danseurs présentent des épaississements caractéristiques selon leur discipline.
Le vieillissement peut amincir le coussinet adipeux plantaire. Cette perte de protection naturelle expose davantage la peau aux pressions, favorisant l’hyperkératose.
Chez les personnes en bonne santé, les callosités représentent principalement un inconfort et une préoccupation esthétique. Cependant, l’épaisseur excessive peut devenir douloureuse et limiter les activités.
Pour les personnes vivant avec le diabète, les callosités constituent un danger réel. Sous cette couche de peau épaissie, un hématome peut se former sans que vous ne le sentiez si la neuropathie a diminué votre sensibilité. Ce sang accumulé crée un environnement propice à l’ulcération. Une plaie se développe sous la callosité, invisible à l’œil nu. Cette progression silencieuse mène parfois à des infections graves avant même la détection du problème. Pour en savoir plus, lisez notre article sur les problèmes de pieds liés au diabète et l’article de la Société des sciences vasculaires du Québec sur le pied diabétique.
Les fissures dans les callosités, particulièrement aux talons, créent des portes d’entrée pour les infections. Ces crevasses profondes et douloureuses saignent facilement et guérissent difficilement.

Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, offrent des soins professionnels complets pour traiter les callosités et la corne.
Le débridement podiatrique enlève méticuleusement les couches de peau épaissie. Nous utilisons des instruments spécialisés stérilisés — lames de scalpel, fraises rotatives — pour réduire progressivement l’hyperkératose. Cette technique professionnelle diffère radicalement des tentatives d’autotraitement avec des râpes ou pierres ponces.
Nous travaillons avec précision pour retirer l’épaisseur excessive sans endommager la peau saine sous-jacente. Cette expertise protège votre pied tout en maximisant le soulagement. Le résultat est immédiat : vous repartez avec des pieds visiblement plus lisses et confortables.
Pour les personnes vivant avec le diabète, nous inspectons minutieusement sous chaque callosité. Cette vigilance détecte les préulcérations invisibles en surface. Cette détection précoce prévient l’évolution vers des plaies complètes qui nécessiteraient des interventions complexes.
Le traitement des fissures aux talons combine le débridement des callosités environnantes et l’application de produits émollients spécialisés. Nous prescrivons des crèmes contenant des molécules comme de l’urée à haute concentration (20-40%) qui hydratent profondément et favorisent la guérison.
Au-delà du soulagement immédiat, nous identifions les causes sous-jacentes de vos callosités. L’analyse de votre biomécanique révèle les déséquilibres de pression. L’examen de vos chaussures détecte les facteurs aggravants.
Les orthèses plantaires sur mesure redistribuent les pressions plantaires. Ces dispositifs pallient les déséquilibres biomécaniques à l’origine de vos callosités. En normalisant la répartition des charges, les orthèses peuvent réduire la vitesse de reformation de l’hyperkératose et soulager l’inconfort associé alors qu’elle se développe.
Nous vous guidons dans le choix de chaussures appropriées : largeur adéquate, amorti suffisant et soutien approprié. Ces caractéristiques réduisent les contraintes mécaniques responsables des callosités.
La Dre Sandra Gendron, podiatre, explique : « Le débridement professionnel offre un soulagement immédiat, mais sans correction biomécanique, les callosités reviennent rapidement. Notre approche combine le traitement symptomatique et la correction des causes. Cette stratégie globale maintient vos pieds confortables à long terme. »
La périodicité des soins varie selon la rapidité de reformation de vos callosités. Certaines personnes bénéficient de soins aux six à huit semaines. D’autres, particulièrement celles présentant des déformations importantes ou une activité physique intense, nécessitent des interventions mensuelles.
Les personnes vivant avec le diabète devraient recevoir des soins podiatriques professionnels réguliers, même si les callosités semblent minimes. Cette surveillance préventive détecte les problèmes avant qu’ils ne deviennent sérieux.
Si vos callosités causent de l’inconfort, si vous observez des fissures douloureuses, si vous vivez avec le diabète (consultation systématique recommandée), ou si vos tentatives d’auto-traitement se révèlent inefficaces ou aggravent le problème, consultez pour des soins professionnels.
Pour des soins professionnels de vos callosités et de la corne, contactez-nous au 819 800-1212.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services. Documentation systématiquement fournie pour vos réclamations.

Corps étranger dans le pied : extraction sécuritaire et prévention des complications
Vous marchez pieds nus chez vous. Une douleur aiguë vous arrête net. Vous examinez votre pied. Une petite plaie saigne légèrement. Vous tentez de regarder si ce qui vous a blessé s’est logé dans votre pied. Vous ne trouvez rien, mais la marche est douloureuse.
Les jours passent. La plaie refuse de guérir. Une rougeur s’étend autour du site. La zone devient sensible et enflée. Cette douleur persistante vous empêche de marcher normalement.
Un corps étranger logé dans votre pied nécessite souvent une extraction professionnelle pour éviter les complications infectieuses et assurer une guérison complète.

Les échardes de bois représentent le type le plus fréquent. Ces fragments pénètrent facilement la peau, particulièrement à la plante du pied où l’épaisseur cutanée est importante. Le bois se fragmente facilement lors des tentatives d’extraction, laissant des morceaux profondément enfouis.
Les éclats de verre surviennent lors de la marche sur des débris. Le verre est radiopaque, ce qui facilite sa localisation par radiographie. Sa surface lisse et tranchante peut pénétrer profondément dans les tissus sans se briser.
Les épines végétales (rosier, cactus, aubépine) possèdent souvent des aiguillons ou poils qui les ancrent dans les tissus. Cette structure rend l’extraction difficile et favorise la réaction inflammatoire.
Les fragments métalliques (clous, agrafes, éclats) pénètrent profondément lors de traumatismes perforants. Le métal rouillé augmente le risque d’infection, incluant le tétanos.
La douleur localisée qui persiste au-delà de quelques jours suggère la présence d’un corps étranger résiduel. Cette douleur s’intensifie à la pression ou lors de la marche.
L’inflammation chronique se manifeste par une rougeur persistante, un gonflement et une chaleur locale. La plaie refuse de cicatriser complètement malgré des soins appropriés.
Le drainage intermittent de liquide ou de pus indique souvent un corps étranger infecté. L’organisme tente d’expulser le matériel étranger par ce processus de drainage.
La formation d’un kyste ou d’une masse sous-cutanée résulte parfois de l’encapsulation du corps étranger par les tissus. Cette réaction de défense isole le matériel étranger mais crée une masse palpable et parfois douloureuse.
L’infection représente la complication la plus fréquente. Les bactéries pénètrent avec le corps étranger ou colonisent secondairement la plaie. Sans traitement, l’infection peut se propager aux tissus profonds, aux tendons ou même à l’os.
Les corps étrangers organiques (bois, épines végétales) déclenchent des réactions inflammatoires intenses. Ces matériaux se décomposent dans les tissus, amplifiant la réponse immunitaire et prolongeant l’inflammation.
Le tétanos menace lorsque des objets contaminés par la terre pénètrent profondément. Cette infection potentiellement mortelle justifie la vérification de votre statut vaccinal et une mise à jour si nécessaire.
Les lésions des structures profondes surviennent lorsque le corps étranger atteint les tendons, les nerfs ou les vaisseaux sanguins. Ces complications nécessitent parfois une prise en charge chirurgicale spécialisée.

Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, procèdent à l’extraction sécuritaire des corps étrangers sous conditions stériles.
Au besoin, nous utilisons l’anesthésie locale pour votre confort. Une injection de lidocaïne engourdit complètement la zone, permettant une extraction minutieuse sans douleur.
Si nécessaire, la radiographie sur place localise les corps étrangers radiopaques (verre, métal). Cette imagerie guide l’incision et l’extraction, minimisant les dommages tissulaires. Les matériaux non radiopaques (bois, plastique, épines végétales) nécessitent une localisation clinique précise et parfois une exploration chirurgicale minutieuse.
L’échographie musculosquelettique visualise certains corps étrangers non radiopaques. Cette technologie détecte les échardes de bois et évalue la réaction inflammatoire des tissus environnants.
Après extraction complète, nous nettoyons abondamment la plaie. Ce lavage sous pression élimine les débris et réduit la charge bactérienne. L’irrigation représente une étape cruciale pour prévenir l’infection.
Si l’infection s’est développée, nous prescrivons des antibiotiques appropriés. Les plaies profondément infectées nécessitent parfois un débridement (retrait des tissus nécrotiques) pour favoriser la guérison.
Nous vérifions et mettons à jour votre protection antitétanique selon les recommandations. Cette précaution protège contre une complication potentiellement grave.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, met en garde contre les traitements à domicile : « Les tentatives d’extraction à domicile fragmentent souvent le corps étranger, compliquant l’extraction ultérieure. L’intervention professionnelle précoce évite ces complications et assure un retrait complet dans des conditions optimales. »
Portez des chaussures appropriées dans les environnements à risque. Chantiers de construction, cours avec débris végétaux, plages rocailleuses : ces situations justifient une protection adéquate.
Inspectez votre environnement avant de marcher pieds nus. Vérifiez les terrasses, pelouses et planchers pour détecter les dangers potentiels.
Maintenez vos espaces extérieurs propres. Ramassez les débris de bois, le verre brisé et les clous égarés.
Pour les personnes vivant avec le diabète ou présentant une neuropathie, la marche pieds nus est déconseillée, et ce, même à l’intérieur. La perte de sensibilité retarde la détection des corps étrangers, permettant une pénétration profonde avant que vous ne remarquiez le problème.
Consultez rapidement si vous ne parvenez pas à extraire complètement un corps étranger, si la douleur persiste au-delà de quelques jours, si des signes d’infection apparaissent (rougeur croissante, chaleur, drainage purulent), ou si vous n’êtes pas certain que votre vaccination antitétanique soit à jour.
Pour une extraction sécuritaire d’un corps étranger dans votre pied, contactez-nous au 819 800-1212 ou remplissez le formulaire de contact en cliquant ici.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services.

Pied d’athlète : traiter et prévenir cette infection fongique courante
Vous retirez vos chaussettes en fin de journée. Cette démangeaison persistante entre vos orteils vous tourmente depuis des semaines. La peau blanchit et se desquame. Une odeur désagréable émane de vos pieds malgré une hygiène rigoureuse.
Vous appliquez des crèmes hydratantes. L’irritation s’aggrave. Ces rougeurs qui s’étendent entre vos orteils résistent à tous vos efforts d’auto-traitement.
Vous souffrez probablement du pied d’athlète, l’infection fongique la plus fréquente affectant les pieds. Cette mycose cutanée, médicalement appelée tinea pedis, touche des millions de personnes chaque année.
Le pied d’athlète résulte d’une infection par des champignons microscopiques (dermatophytes) qui prolifèrent dans les environnements chauds et humides. Ces organismes se nourrissent de la kératine présente dans la couche superficielle de votre peau.
Le nom « pied d’athlète », ou tinea pedis, provient de la fréquence élevée de cette infection chez les sportifs. Les chaussures de sport créent un environnement idéal pour la croissance fongique. Chaleur, humidité et macération : ces conditions favorisent la multiplication rapide des champignons.
Contrairement à la croyance populaire, vous n’avez pas besoin d’être un athlète pour développer cette infection. Toute personne exposant ses pieds à l’humidité prolongée présente un risque.
L’infection affecte typiquement les espaces entre les orteils, particulièrement entre le quatrième et le cinquième orteil. La forme interdigitale représente le type le plus courant. La forme mocassin couvre la plante et les côtés du pied d’une couche sèche et squameuse. La forme vésiculaire, plus rare, provoque des ampoules remplies de liquide.

Les démangeaisons constituent le symptôme dominant. Cette sensation désagréable s’intensifie souvent après avoir retiré vos chaussures ou lorsque vos pieds deviennent humides.
La peau entre vos orteils blanchit et devient molle (macération). Elle se desquame en petits lambeaux. Des fissures douloureuses peuvent apparaître dans les espaces interdigitaux. Ces crevasses créent des portes d’entrée pour les infections bactériennes secondaires.
Une rougeur et une inflammation bordent les zones affectées. La peau sèche et squameuse s’étend parfois sur la plante et les côtés du pied. L’odeur désagréable résulte de la dégradation des tissus cutanés par les champignons et de la prolifération bactérienne associée.
L’infection se propage facilement aux ongles d’orteils, provoquant un épaississement, une décoloration jaunâtre et un effritement. Cette extension complique significativement le traitement. Il s’agit de la mycose des ongles, ou onychomycose.

Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, diagnostiquent le pied d’athlète par l’examen clinique. L’apparence caractéristique et la localisation typique orientent rapidement le diagnostic.
La consultation d’un de nos podiatres est utile pour distinguer ce problème d’autres maladies de la peau comme l’eczéma et le psoriasis.
Dans les cas atypiques ou résistants au traitement, nous pouvons effectuer un prélèvement cutané pour confirmation mycologique en laboratoire. Cette analyse identifie précisément l’organisme responsable et guide le choix thérapeutique optimal.
Le traitement repose principalement sur les antifongiques topiques. Crèmes, poudres ou vaporisateurs contenant des antifongiques comme le ciclopirox olamine ou la terbinafine. Application quotidienne pendant deux à quatre semaines. Il est important de traiter pendant toute cette durée pour prévenir la récidive plutôt que de traiter seulement jusqu’à l’arrêt des symptômes.
Votre podiatre peut aussi vous prescrire des pansements spécialisés qui permettent d’évacuer l’humidité s’attaquent à la racine du problème tout en évitant le désavantage de l’utilisation de crèmes, soit celui de maintenir un milieu humide, particulièrement entre les orteils.
Pour les infections étendues, sévères ou récalcitrantes, nous pouvons prescrire des antifongiques oraux. Ces médicaments systémiques atteignent les champignons que les traitements topiques ne pénètrent pas adéquatement. Un traitement de plusieurs semaines peut être nécessaire pour éradication complète, particulièrement si les ongles sont aussi atteints.
Si les ongles sont infectés, leur traitement devient essentiel. Les ongles mycosiques servent de réservoir de champignons qui réinfectent constamment la peau traitée. Nous proposons des options thérapeutiques pour les mycoses unguéales, incluant les traitements topiques spécialisés et les antifongiques oraux.
Les infections bactériennes secondaires nécessitent parfois des antibiotiques. Les fissures profondes entre les orteils permettent aux bactéries de s’infiltrer. Cette surinfection se manifeste par une rougeur accrue, un drainage purulent et une douleur intensifiée.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, explique que le pied d’athlète récidive fréquemment si les facteurs favorisant la croissance fongique persistent. Le traitement de l’infection active doit s’accompagner de mesures préventives rigoureuses pour éviter les réinfections répétées.
Maintenez vos pieds secs. Séchez minutieusement entre les orteils après chaque lavage ou exposition à l’eau. Cette étape, souvent négligée, constitue votre meilleure protection.
Changez vos chaussettes quotidiennement, plus fréquemment si vos pieds transpirent abondamment. Privilégiez des chaussettes en fibres qui évacuent l’humidité plutôt qu’en coton qui la retient.
Alternez vos chaussures. Portez des paires différentes chaque jour pour permettre le séchage complet. Les chaussures humides favorisent la croissance fongique.
Portez des sandales dans les vestiaires, douches publiques et piscines. Les surfaces humides de ces environnements abritent des champignons qui infectent facilement les pieds nus.
Appliquez des poudres antifongiques préventives si vous présentez une susceptibilité aux infections récurrentes. Cette approche proactive réduit significativement les récidives.
Traitez l’hyperhidrose (transpiration excessive) si vous en souffrez. Le contrôle de l’humidité excessive protège contre les infections fongiques. Votre podiatre peut vous prescrire des produits pour traiter ce problème.
Si les symptômes persistent malgré deux semaines de traitement en vente libre, consultez l’un de nos podiatres. Les infections résistantes nécessitent des antifongiques plus puissants ou une investigation pour exclure d’autres pathologies cutanées.
La présence de signes d’infection bactérienne secondaire — rougeur intense, chaleur, drainage purulent, fièvre — justifie une évaluation rapide. Ces complications nécessitent un traitement antibiotique.
Les personnes vivant avec le diabète ou présentant une immunosuppression devraient consulter dès l’apparition des symptômes. Chez ces populations vulnérables, une infection fongique mineure peut évoluer vers des complications sérieuses.
Pour toute question concernant le pied d’athlète ou pour prendre rendez-vous, contactez-nous au 819 800-1212 ou remplissez le formulaire de contact.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Cependant, plusieurs régimes privés d’assurances couvrent nos services.

Entorse de cheville : diagnostic rapide et traitement complet à Gatineau
Vous marchez sur un trottoir inégal. Votre cheville se tord brusquement vers l’intérieur. La douleur fulgurante vous arrête immédiatement. Vous tentez de poursuivre votre chemin en boitant. Le gonflement apparaît rapidement.
Vous vous demandez : « Est-ce grave? Dois-je consulter? Puis-je continuer à marcher? »
L’entorse de cheville représente l’une des blessures musculosquelettiques les plus fréquentes. Pourtant, beaucoup de personnes minimisent cette blessure et négligent le traitement approprié. Cette négligence transforme souvent une entorse aiguë en instabilité chronique qui persiste pendant des années.
Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, évaluent et traitent les entorses de cheville avec des technologies diagnostiques avancées. Notre clinique est située au complexe AGORA à Gatineau (secteur du Plateau). Radiographie et échographie musculosquelettique sur place. Nous vous offrons une prise en charge et un plan de traitement personnalisés. Le but? Une réhabilitation complète.
Ce guide vous aide à comprendre l’entorse de cheville, à reconnaître sa gravité et à découvrir les options de traitement qui accélèrent votre guérison.

L’entorse survient lorsque les ligaments stabilisant votre cheville subissent un étirement excessif ou une déchirure. Les ligaments sont des bandes de tissu conjonctif robuste qui maintiennent les os ensemble. Contrairement aux muscles qui se contractent activement, les ligaments offrent un support passif mais essentiel.
L’entorse latérale (externe) de la cheville représente 85 % des cas. Votre pied se tourne brusquement vers l’intérieur (inversion), étirant ou déchirant les ligaments de la face externe de la cheville. Le ligament talo-fibulaire antérieur subit le plus fréquemment les dommages, suivi du ligament calcanéo-fibulaire.
Les entorses se classent selon leur gravité.
Grade 1 (léger) : étirement ligamentaire sans déchirure significative, douleur modérée, gonflement minimal, capacité de marcher conservée.
Grade 2 (modéré) : déchirure partielle des ligaments, douleur marquée, gonflement important, difficulté à marcher, instabilité légère.
Grade 3 (sévère) : déchirure complète d’un ou plusieurs ligaments, douleur intense, gonflement massif, impossibilité de supporter le poids, instabilité importante.
Ces termes désignent la même blessure et sont souvent utilisés de façon interchangeable. L’entorse (ou foulure) affecte les ligaments qui connectent les os entre eux. Lorsque votre cheville se tord, les ligaments subissent un étirement excessif ou une déchirure.
Cette confusion terminologique provient parfois de l’usage populaire où certaines personnes utilisent « foulure » pour décrire une entorse légère et « entorse » pour une blessure plus sévère. En réalité, il s’agit du même type de lésion ligamentaire, dont seule la gravité varie.
Les symptômes caractéristiques incluent la douleur, le gonflement et la difficulté fonctionnelle. L’examen clinique et l’imagerie confirment la nature exacte de votre blessure et déterminent sa gravité.
Cette question revient constamment. La réponse dépend de la sévérité de votre entorse.
Une entorse légère (grade 1) permet généralement de marcher avec un inconfort modéré. Vous boitez probablement mais vous pouvez supporter votre poids. Cette capacité fonctionnelle suggère que les ligaments, bien qu’étirés, maintiennent une stabilité suffisante.
Une entorse modérée (grade 2) rend la marche difficile et douloureuse. Vous pourriez techniquement marcher mais au prix d’un effort considérable et d’une boiterie prononcée. Cette mobilisation précoce risque d’aggraver les déchirures ligamentaires partielles.
Une entorse sévère (grade 3) rend la marche sans support généralement impossible. La douleur intense et l’instabilité marquée empêchent la mise en charge normale. Forcer la marche dans cette situation prolonge la guérison et risque d’endommager davantage les structures déjà compromises.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, précise : « La capacité de marcher immédiatement après la blessure ne garantit pas l’absence de fracture ou de déchirure ligamentaire significative. D’un autre côté, si vous êtes incapable de mettre du poids sur la cheville atteinte immédiatement après l’accident, c’est une excellente raison de consulter pour qu’on prenne des radiographies afin de vérifier s’il y a une fracture. Si une fracture est identifiée, le traitement sera très différent de celui d’une entorse. »
La chronologie de guérison varie considérablement selon la gravité de l’entorse.
Une entorse légère (grade 1) se résout généralement en 1 à 3 semaines. La douleur diminue rapidement. Le gonflement se résorbe progressivement. Vous reprenez graduellement vos activités normales.
Une entorse modérée (grade 2) nécessite 3 à 6 semaines de récupération. Les premières semaines exigent souvent une protection avec attelle ou botte de marche. La réhabilitation avec exercices d’amplitude et de renforcement devient cruciale pour restaurer la fonction optimale.
Une entorse sévère (grade 3) demande 8 à 12 semaines ou davantage pour guérir complètement. L’immobilisation stricte initiale protège les ligaments déchirés pendant leur cicatrisation. La réhabilitation progressive et supervisée s’étend sur plusieurs mois pour récupérer la force, la proprioception et la stabilité.
Ces délais représentent la guérison des tissus ligamentaires. La récupération fonctionnelle complète — incluant le retour aux sports et activités exigeantes — peut nécessiter un temps additionnel.
Notre capacité diagnostique sur place accélère votre prise en charge et élimine les délais d’attente frustrants.
La radiographie numérique immédiate exclut les fractures associées. Environ 22 % des entorses de cheville s’accompagnent de fractures (références 1 et 2) — malléoles, base du cinquième métatarsien, processus postérieur du talus. Ces fractures nécessitent une prise en charge distincte. Vous obtenez cette confirmation dès votre consultation initiale.

L’échographie musculosquelettique visualise directement les ligaments blessés. Cette technologie évalue l’intégrité structurelle de chaque ligament. Elle détecte les déchirures partielles ou complètes. Elle identifie les hématomes et l’œdème péri-ligamentaire. Cette information précise guide nos recommandations thérapeutiques.
L’examen clinique approfondi évalue la stabilité fonctionnelle. Tests de stress ligamentaire. Évaluation de l’amplitude articulaire. Palpation des structures anatomiques. Cette évaluation complète l’imagerie pour établir le grade précis de votre entorse.
La guérison optimale repose sur une prise en charge appropriée dès les premiers jours.
Le protocole PEACE and LOVE développé par le physiothérapeute Blaise Dubois et le physiothérapeute et chercheur Jean-François Esculier est devenu notre référence dans la prise en charge de l’entorse de la cheville. Voici de quoi il est question avec ce protocole :
P – Protection : Protégez la zone blessée en limitant les mouvements qui augmentent la douleur durant les premiers jours. Évitez les activités qui sollicitent excessivement les ligaments blessés, mais sans immobilisation complète prolongée.
E – Élévation : Élevez votre cheville au-dessus du niveau du cœur aussi souvent que possible. Cette position favorise le drainage des liquides et réduit le gonflement.
A – Éviter les Anti-inflammatoires : Les médicaments anti-inflammatoires et la glace peuvent nuire au processus naturel de guérison à long terme. L’inflammation fait partie du processus de réparation tissulaire. Privilégiez la gestion de la douleur sans bloquer l’inflammation si celle-ci reste tolérable.
C – Compression : Utilisez un bandage élastique pour limiter le gonflement et l’œdème. La compression doit être confortable, jamais au point de compromettre la circulation.
E – Éducation : Comprenez votre blessure et le processus de guérison. Évitez les traitements passifs excessifs et les examens d’imagerie inutiles pour les entorses légères. Votre corps possède une remarquable capacité d’autoguérison.
L – Load (charge optimale) : Reprenez progressivement la mise en charge et les mouvements dès que la douleur le permet. L’activité favorise la réparation tissulaire. Laissez la douleur guider votre progression — un léger inconfort est acceptable, mais la douleur ne devrait pas s’intensifier.
O – Optimisme : Maintenez une attitude positive. Les attentes et les croyances influencent significativement la récupération. La peur et la catastrophisation retardent le retour aux activités normales.
V – Vascularisation : Pratiquez des activités cardiovasculaires indolores dès que possible. Le mouvement augmente le flux sanguin vers les tissus blessés, accélérant la guérison. Marche, vélo stationnaire, natation — choisissez des activités qui ne provoquent pas de douleur importante.
E – Exercices : Commencez rapidement les exercices de mobilité, de renforcement et de proprioception. Ces exercices restaurent la mobilité, la force et la confiance en votre cheville. La réhabilitation active surpasse largement les approches passives.
L’immobilisation stricte selon la gravité reste nécessaire pour les entorses sévères durant la phase initiale. Entorses légères : bandage de soutien ou chevillière souple. Entorses modérées : attelle rigide ou botte de marche amovible pour quelques semaines. Entorses sévères : immobilisation plus stricte initialement, suivie d’une mobilisation progressive supervisée.
La Dre Sandra Gendron, podiatre, souligne : « L’approche PEACE and LOVE encourage une participation active du patient dans sa guérison. Les exercices proprioceptifs, en particulier, sont cruciaux pour prévenir les récidives. Nous guidons cette réhabilitation étape par étape, en respectant votre rythme de guérison. »
Environ 40 % des personnes ayant subi une entorse de cheville développent une instabilité chronique (référence 3). Cette complication se manifeste par des récidives fréquentes, une sensation d’instabilité persistante et une limitation des activités.
Les orthèses plantaires sur mesure jouent un rôle crucial dans la prévention de cette instabilité chronique. Ces dispositifs corrigent les déséquilibres biomécaniques sous-jacents qui ont contribué à votre entorse initiale. Un pied pronateur (qui s’affaisse vers l’intérieur) place la cheville en position vulnérable aux entorses latérales. Les orthèses stabilisent votre arrière-pied, réduisant cette vulnérabilité.
Nous concevons vos orthèses spécifiquement pour votre biomécanique unique. Support de l’arche plantaire. Stabilisation de l’arrière-pied. Correction des déséquilibres de pression. Cette approche personnalisée optimise votre protection à long terme.
Le port régulier des orthèses, combiné aux exercices de renforcement et de proprioception, réduit significativement votre risque de récidive. Cette stratégie globale transforme une cheville instable en articulation stable et fonctionnelle.

Consultez rapidement si vous ne pouvez pas supporter votre poids, si le gonflement est important, si la douleur est sévère ou si vous ressentez une instabilité marquée. Une évaluation professionnelle précoce différencie les entorses légères des blessures nécessitant une immobilisation stricte.
L’accès à la radiographie et à l’échographie sur place accélère votre diagnostic. Vous obtenez des réponses et un plan de traitement dès votre première visite. Cette efficacité optimise votre guérison et prévient les complications à long terme.
Pour une évaluation rapide de votre entorse de cheville, prenez rendez-vous dès maintenant en cliquant ici ou en appelant au 📞 819 800-1212
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services. Documentation systématiquement fournie pour vos réclamations.

Vous ressentez une douleur profonde au centre de votre talon lorsque vous marchez. Cette sensation diffère de la douleur matinale typique de la fasciite plantaire. Elle s’intensifie sur les surfaces dures. Chaque pas sur le béton ou le carrelage vous fait grimacer.
Vous tentez de marcher sur la pointe des pieds pour épargner votre talon. Cette compensation crée maintenant des tensions dans vos mollets. La douleur persiste malgré le repos et les étirements qui soulagent habituellement vos problèmes de pieds.
Vous pourriez avoir syndrome du coussinet graisseux du talon, souvent confondu avec d’autres causes de douleur au talon. Cependant, il faut savoir qu’il s’agit d’un problème peu fréquent malgré que plusieurs professionnels de la santé qualifient différentes maladies du talon par ce terme.
Le coussinet graisseux du talon, aussi appelé coussin adipeux plantaire, constitue une structure spécialisée située sous l’os du talon, le calcanéus. Cette couche de tissu adipeux organisé en compartiments fibreux agit comme un amortisseur naturel. Elle absorbe les forces d’impact qui peuvent atteindre deux à trois fois votre poids corporel lors de la marche.
Le syndrome du coussinet graisseux survient lorsque cette structure protectrice se détériore ou se déplace. Le tissu adipeux s’amincit, perd son élasticité ou migre latéralement. Cette dégradation expose l’os du talon aux chocs répétés sans protection adéquate. Résultat : une douleur profonde et diffuse au talon.
Cette pathologie affecte particulièrement les personnes de plus de 40 ans, car le coussinet s’amincit avec l’âge. Les athlètes pratiquant des sports à impact élevé (course, basketball, tennis) présentent également un risque accru. Le port prolongé de chaussures à talons hauts ou de souliers minimisant l’amorti peut accélérer la dégradation du coussinet.
La douleur se localise au centre du talon, directement sous l’os du talon. Contrairement à la fasciite plantaire qui provoque une douleur aiguë sur le bord interne du talon, le syndrome du coussinet graisseux crée une sensation d’ecchymose profonde ou de contusion osseuse.
L’inconfort s’aggrave sur les surfaces dures. Marcher pieds nus sur le plancher devient particulièrement pénible. La station debout prolongée intensifie la douleur. L’impact direct du talon au sol — descendre un escalier, sauter — déclenche une douleur vive.
La douleur diminue généralement avec le repos et s’aggrave progressivement au cours de la journée à mesure que vous accumulez les impacts. Cette évolution contraste avec la fasciite plantaire, typiquement plus douloureuse aux premiers pas du matin.
À la palpation, votre talon présente une sensibilité marquée au centre. Le tissu peut sembler plus mince ou moins résilient qu’un talon sain.
Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, différencient le syndrome du coussinet graisseux des autres causes de douleur au talon qui sont beaucoup plus communes.
L’examen clinique révèle une sensibilité spécifique au centre du talon lors de la palpation directe. Nous évaluons l’épaisseur et la résilience du coussinet en comprimant le tissu entre nos doigts.
Les radiographies excluent d’autres pathologies comme les fractures de stress du calcanéum ou les épines de Lenoir. Bien que ces éperons osseux accompagnent souvent la fasciite plantaire, leur présence ne cause généralement pas la douleur du syndrome du coussinet graisseux.
L’échographie musculosquelettique visualise le coussinet adipeux, mais également les structures à proximité comme l’attache du fascia plantaire sur l’os du talon. Cette technologie permet de mesurer son épaisseur, d’évaluer son homogénéité et de détecter une inflammation ou un œdème associés. L’échographie différencie également ce syndrome de la fasciite plantaire en examinant le fascia plantaire adjacent.

Notre approche thérapeutique vise à protéger le talon et à optimiser la fonction du coussinet résiduel.
Les coussinets de talon en silicone ou en gel redistribuent les pressions. Ces semelles amortissent les impacts et soulagent le talon fragilisé. Différentes densités et épaisseurs s’adaptent à la sévérité de votre problème.
Les orthèses plantaires sur mesure avec renfort au talon offrent un support supérieur. Nous concevons ces dispositifs pour maximiser l’amortissement tout en maintenant la stabilité biomécanique.
Le choix de chaussures appropriées s’avère crucial. Souliers avec talon légèrement surélevé (réduisant l’impact direct). Semelles intermédiaires épaisses et coussinées. Évitement des chaussures plates ou minimalistes.
Les modifications d’activité protègent votre talon pendant la guérison, comme la réduction temporaire des activités à impact élevé, le choix de surfaces souples pour les activités (gazon, tapis de course, piste synthétique) et la progression graduelle lors de la reprise des activités.
Les infiltrations de cortisone peuvent réduire l’inflammation associée, mais elles nécessitent une prudence particulière. L’injection répétée de cortisone dans le coussinet adipeux risque d’aggraver son atrophie. Nous réservons cette option aux cas réfractaires et limitons le nombre d’injections.
Les injections de plasma riche en plaquettes ou d’acide hyaluronique représentent des options émergentes. Ces thérapies visent à régénérer ou à augmenter le volume du coussinet adipeux. Bien que prometteuses, ces approches nécessitent davantage de recherche pour confirmer leur efficacité.
Le Dr Émile Carrier, podiatre et copropriétaire de notre clinique, explique : « Le syndrome du coussinet graisseux répond généralement bien aux interventions conservatrices centrées sur la protection mécanique. La patience s’avère essentielle, car la récupération progresse graduellement sur plusieurs mois. »
Une fois le problème résolu, certaines précautions préviennent les récidives. Maintien du port de chaussures bien amorties. Utilisation continue de coussinets de talon lors des activités exigeantes. Évitement de la marche pieds nus sur surfaces dures.
Le maintien d’un poids santé réduit les charges répétées sur le coussinet adipeux. Chaque kilogramme perdu diminue les forces d’impact sur vos talons.
Si vous ressentez une douleur persistante au centre du talon qui s’aggrave sur les surfaces dures, consultez pour une évaluation. Le diagnostic précoce permet une intervention rapide qui accélère votre soulagement.
Pour toute question concernant la douleur au talon ou pour prendre rendez-vous, contactez-nous au 819 800-1212 ou écrivez-nous par notre formulaire de contact.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services. Nous vous fournirons un reçu que vous pourrez soumettre à votre assureur.
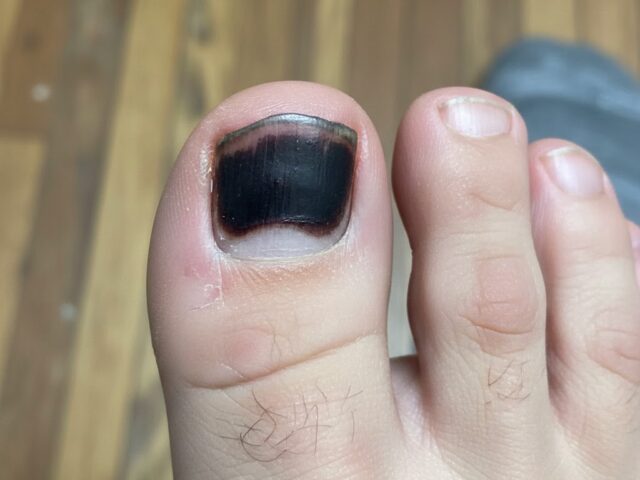
Vous avez échappé un objet lourd sur votre orteil ou votre ongle a subi un impact direct lors d’une activité sportive et vous vous retrouvez avec un ongle d’orteil noir? La douleur est immédiate et intense. Dans certains cas, l’ongle noir au pied se produit après un microtraumatisme non douloureux, mais répétitif, par exemple lors de la course et d’une activité physique avec multiples changements de direction comme le tennis ou le pickelball. L’orteil peut heurter le bout de la chaussure si elle trop petite ou trop grande.
Les heures suivantes révèlent l’étendue du traumatisme. Un hématome sous-unguéal se forme, créant une tache bleu-noir sous l’ongle. La pression sanguine accumulée intensifie la douleur. L’ongle peut se décoller partiellement de son lit. Dans certains cas, il se fracture ou se déchire.
L’ongle d’orteil noir, aussi appelé hématome sous-unguéal, résulte généralement d’un impact direct ou d’une pression répétée sur l’appareil unguéal. Cette blessure peut affecter l’ongle lui-même, le lit unguéal sous-jacent ou la matrice qui produit l’ongle. La coloration noire ou bleu-noir caractéristique provient du sang qui s’accumule sous l’ongle suite au traumatisme.
La sévérité varie d’un simple hématome sous-unguéal à une avulsion complète de l’ongle avec lésions des structures environnantes.
Les traumatismes unguéaux surviennent fréquemment lors d’accidents domestiques (objet lourd tombant sur le pied, coincement dans une porte), d’activités sportives (sports de contact, course avec chaussures inadaptées) ou de traumatismes répétés (chaussures trop serrées, activités professionnelles).
La douleur constitue le symptôme dominant, particulièrement lorsqu’un hématome sous-unguéal crée une pression. Vous observez un changement de couleur sous l’ongle, allant du rouge au bleu-noir selon l’âge de l’hématome. L’ongle peut se décoller partiellement ou complètement de son lit. Dans les cas sévères, des fractures de la phalange distale (bout de l’orteil) peuvent accompagner la lésion unguéale.
Le gonflement et la sensibilité au toucher persistent généralement plusieurs jours. Si l’impact a endommagé la matrice unguéale, l’ongle qui repoussera pourrait présenter des déformations permanentes.
Chez Médecine podiatrique du Plateau, les docteurs Sandra Gendron, Stephen Davis et Émile Carrier, podiatres, évaluent minutieusement votre traumatisme unguéal. L’examen clinique détermine l’étendue des dommages. Des radiographies peuvent s’avérer nécessaires pour exclure une fracture osseuse associée.
Pour les hématomes sous-unguéaux douloureux, nous effectuons souvent une trépanation. Cette procédure simple crée un petit orifice dans l’ongle pour drainer le sang accumulé. Le soulagement est généralement immédiat et spectaculaire.
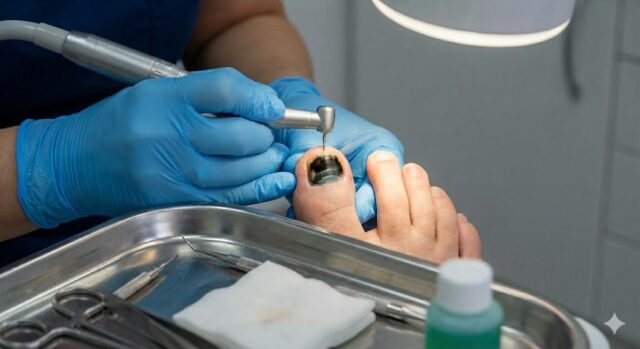
Si l’ongle est partiellement décollé mais encore attaché, nous évaluons s’il peut être conservé temporairement comme protection naturelle du lit unguéal sensible. Les ongles complètement détachés sont retirés délicatement. Si une partie de l’ongle est encore attachée, il peut être recommandé de la retirer pour éviter une blessure subséquente, par exemple en mettant ses chaussettes ou en pratiquant une activité physique. Dans ce cas, nous recommanderons une anesthésie locale de l’orteil avant de procéder à cette intervention. Nous nettoyons et protégeons ensuite le lit unguéal exposé avec un pansement approprié.
Les lésions du lit unguéal nécessitent parfois une réparation pour optimiser la repousse. Les plaies sont nettoyées méticuleusement. Des sutures peuvent être requises pour les déchirures significatives.
Nous vous guidons également sur les soins à domicile, incluant la protection de l’orteil durant la guérison, la surveillance des signes d’infection, la gestion de la douleur et l’anticipation de la repousse unguéale qui prend typiquement 6 à 12 mois pour un orteil.
Consultez rapidement après un traumatisme unguéal si la douleur est intense (particulièrement avec un hématome sous-unguéal important), si l’ongle est partiellement ou complètement détaché, si vous observez une déformation de l’orteil suggérant une fracture ou si des signes d’infection apparaissent (rougeur s’étendant, chaleur, drainage purulent).
Une évaluation professionnelle précoce optimise la guérison et minimise les risques de complications comme l’infection ou les déformations unguéales permanentes.
Pour un traitement rapide de votre traumatisme unguéal, contactez-nous au 819 800-1212 ou écrivez-nous pour prévoir votre visite.
Les consultations podiatriques ne sont PAS couvertes par la RAMQ. Les assurances privées couvrent généralement nos services.

Le pied plat est une situation relativement fréquente qui affecte un grand nombre de personnes à travers le monde. Il se caractérise par l’absence ou l’effondrement de l’arche plantaire, ce qui entraîne une surface plantaire entièrement ou presque entièrement en contact avec le sol. Bien que certains individus puissent vivre sans symptômes majeurs, d’autres peuvent éprouver des douleurs, des troubles de posture ou des difficultés à marcher, selon la gravité du problème. Cette introduction vise à mettre en lumière les causes potentielles, les manifestations et les options de traitement pour mieux comprendre cette affection.
Le pied plat est une présentation dans laquelle l’arche du pied, c’est-à-dire la courbe formée par les os et les tissus qui soutiennent le poids du corps, est affaissée ou absente. En d’autres termes, cette partie de la voûte plantaire touche entièrement ou presque entièrement le sol lors de la position debout. Cette caractéristique peut être présente dès la naissance (pied plat congénital) ou se développer avec l’âge en raison d’une mauvaise posture ou d’une blessure à des tendons et à des ligaments comme c’est le cas dans le pied plat acquis de l’adulte, aussi appelé dysfonction du tendon tibial postérieur.
Selon une étude de l’American Academy of Orthopaedic Surgeons, environ 20 à 30 % de la population mondiale a les pieds plats. Ce problème peut affecter une ou les deux voûtes plantaires et peut être plus fréquente chez les personnes âgées et celles ayant des problèmes d’obésité. Bien que certaines personnes vivent sans symptômes significatifs, le pied plat peut entraîner des douleurs dans les pieds, les chevilles, les jambes et même le dos, ainsi qu’une instabilité posturale pouvant causer des blessures.
Le pied plat peut être hérité de manière génétique, notamment dans le cas du pied plat congénital. Dans ce cas, la structure osseuse et les tissus qui soutiennent l’arche peuvent être défectueux dès la naissance.
Une blessure au pied, à la cheville ou au tendon d’Achille peut également entraîner un affaissement de l’arche du pied. De plus, certaines maladies telles que l’arthrite inflammatoire, la neuropathie, ou perte de sensation, qui peut être une complication du diabète, ou les problèmes neurologiques peuvent causer une faiblesse musculaire et par conséquent entraîner un pied plat.
Une mauvaise posture, une obésité, un manque d’exercice et le port de chaussures inadéquates peuvent également contribuer au développement du pied plat. Le fait de passer beaucoup de temps debout ou d’effectuer des activités qui sollicitent excessivement les pieds peut également augmenter le risque de développer ce problème.
Les symptômes associés au pied plat peuvent varier en intensité et inclure :
Pour diagnostiquer le pied plat, nos podiatres procéderont à un examen physique et poseront des questions sur les symptômes ressentis. Puis, ils feront un examen biomécanique, une analyse de la marche et de la posture debout ainsi qu’une étude des pressions plantaires. Des radiographies peuvent également être utilisées pour évaluer la structure osseuse du pied et déterminer s’il y a une arche affaissée. Votre podiatre peut aussi faire certains tests cliniques, par exemple pour évaluer la force de certains muscles.
Les personnes souffrant de pied plat peuvent éprouver des difficultés à marcher ou à maintenir leur équilibre en raison du manque de soutien dans leurs pieds. Cela peut entraîner une posture anormale et causer des douleurs dans d’autres parties du corps, telles que les genoux, les hanches et le dos.
Le manque de stabilité et le désalignement causés par le pied plat peuvent augmenter le risque de blessures aux chevilles, aux genoux et aux hanches. Les athlètes et les personnes qui pratiquent régulièrement des activités physiques peuvent être particulièrement vulnérables.
Le pied plat peut également causer une usure excessive des articulations du pied et de la cheville, ce qui peut entraîner des problèmes d’arthrite et d’autres complications articulaires à long terme. L’articulation du gros orteil, particulièrement sollicitée comme pivot lors de la marche, est à risque de se bloquer partiellement en présence d’un pied plat. Cela mène souvent à une usure prématurée de l’articulation, ce qu’on appelle l’arthrose.
La douleur, l’inconfort et les limitations physiques causées par le pied plat peuvent affecter considérablement la qualité de vie d’une personne. Les activités quotidiennes telles que la marche, la course et même se tenir debout pendant de longues périodes peuvent devenir difficiles et inconfortables.
Il n’existe pas de traitement unique pour le pied plat, car cela dépendra de la cause sous-jacente et de la gravité des symptômes. Dans certains cas, le pied plat peut ne nécessiter aucun traitement si les symptômes sont légers et ne causent pas d’inconfort ou n’entravent pas les activités quotidiennes.
Cependant, dans les cas où le pied plat est plus sévère et affecte la qualité de vie d’une personne, il existe plusieurs options de traitement disponibles. Les approches non chirurgicales telles que les orthèses plantaires sur mesure, les exercices de renforcement et d’étirement et le port de chaussures appropriées peuvent aider à améliorer la stabilité du pied et à réduire les symptômes.
En plus des traitements principaux, des soins auxiliaires tels que les massages et les étirements peuvent également être bénéfiques pour soulager la douleur et l’inconfort causés par le pied plat.
Dans de rares cas, une intervention chirurgicale peut être recommandée si les symptômes ne s’améliorent pas avec d’autres traitements ou si la cause sous-jacente du pied plat nécessite une correction. Il existe différents types de procédures chirurgicales disponibles, chacune avec ses propres avantages et inconvénients. Il est important de discuter en détail avec votre équipe de soin. Il faut noter que la chirurgie n’est généralement proposée qu’en dernier recours si les autres traitements ne sont pas efficaces. Elle est peu utilisée au Québec et au Canada pour traiter les douleurs associées au pied plat.
Adopter les bonnes pratiques peut faire toute la différence pour les personnes ayant les pieds plats. Des exercices ciblés pour renforcer les muscles de la voûte plantaire et des chevilles aident à soutenir le pied et à améliorer son alignement. Pendant les activités physiques ou lorsque vous êtes debout longtemps, soyez attentif aux signes de fatigue ou d’inconfort et accordez-vous des pauses pour éviter d’aggraver les symptômes. Enfin, le choix de chaussures appropriées, offrant un bon soutien de la voûte plantaire et un amorti adéquat, est essentiel pour maximiser votre confort et prévenir les douleurs.
En résumé, le pied plat est un problème courant qui peut être causé par divers facteurs tels que la génétique, les blessures ou certains problèmes de santé.
Si vous avez des inquiétudes au sujet de vos pieds, nous vous conseillons de prendre rendez-vous pour une évaluation avec l’un de nos podiatres. Appelez-nous au 819 800-1212 ou remplissez le formulaire de contact pour demander un rendez-vous.
Le pied est une structure complexe et essentielle qui supporte notre corps lors de chaque pas. Cependant, certains types de pied comme le pied creux, c’est-à-dire un pied avec une arche plantaire, ou voûte plantaire, très élevée, peuvent entraîner des douleurs, des inconforts ou des problèmes de posture. Ce guide a pour but d’expliquer les causes du pied creux, ses conséquences sur votre santé et les solutions diagnostiques et thérapeutiques offertes par Médecine podiatrique du Plateau.
Le pied creux se caractérise par une arche plantaire trop accentuée, contrairement au pied plat où l’arche est affaissée. Les causes du pied creux varient et peuvent inclure :
Il est essentiel de déterminer la cause exacte afin de proposer un traitement adapté.
Si le pied creux n’est pas correctement pris en charge, cela peut entraîner de nombreux problèmes, tels que :
Ces conséquences ne doivent pas être prises à la légère, car elles peuvent impacter considérablement la qualité de vie.
Chez Médecine podiatrique du Plateau, nous disposons d’outils et de technologies avancés pour diagnostiquer précisément le pied creux. Voici un aperçu des examens que nous réalisons :
Cet examen permet d’évaluer le fonctionnement de vos pieds en mouvement et en position statique. Nous analysons la répartition de votre poids et la manière dont vos pieds supportent les pressions.
Grâce à des caméras spécialisées et un tapis de pression, nous enregistrons et analysons votre manière de marcher. Cela nous permet de détecter les zones problématiques et d’adapter le traitement en conséquence.
Nous proposons des radiographies sur place, qui offrent une vision précise de la structure osseuse du pied. Cela est particulièrement utile pour identifier d’éventuelles déformations ou complications liées au pied creux.
Ces examens permettent d’établir un diagnostic précis et d’élaborer un plan de traitement personnalisé.
Une fois le pied creux diagnostiqué, nous proposons différentes options pour soulager vos douleurs et améliorer votre qualité de vie.
Les orthèses plantaires sont des semelles adaptées à vos besoins spécifiques. Elles permettent de redistribuer les pressions sur le pied et d’améliorer la posture et la démarche.
Des exercices ciblés peuvent être recommandés pour renforcer les muscles du pied, améliorer la souplesse et corriger les déséquilibres.
Dans certains cas, des injections de cortisone ou d’autres traitements médicamenteux peuvent être proposés pour réduire les inflammations ou les douleurs aiguës.
Si les traitements conservateurs ne suffisent pas, une intervention chirurgicale est envisagée pour corriger les structures déformées ou abîmées du pied.
Le pied creux peut être efficacement géré pour minimiser ses impacts sur votre quotidien. Chez Médecine podiatrique du Plateau, nous nous engageons à vous offrir des soins personnalisés basés sur des diagnostics précis et des traitements adaptés.
N’attendez plus pour prendre soin de vos pieds. Contactez-nous dès aujourd’hui pour une consultation et commencez votre parcours vers une meilleure santé podiatrique.

Lorsqu’il s’agit de fractures du pied ou de la cheville, une évaluation rapide et un traitement approprié sont essentiels pour garantir une guérison complète et éviter des complications à long terme. Dans cet article, nous aborderons tout ce que vous devez savoir sur les fractures du pied et de la cheville : comment les identifier, pourquoi une prise en charge rapide est cruciale, et comment Médecine podiatrique du Plateau à Gatineau peut vous accompagner avec des solutions innovantes comme les radiographies et l’échographie sur place.
Une fracture du pied ou de la cheville est une rupture partielle ou complète d’un ou plusieurs os de ces structures. Ces fractures peuvent survenir à la suite d’un traumatisme direct, comme une chute, ou de microtraumatismes répétés, souvent causés par des activités sportives.
La gravité peut varier selon le type et l’emplacement de la fracture, ce qui nécessite une prise en charge spécifique.
Reconnaître les premiers signes d’une fracture est crucial pour obtenir un traitement rapide. Voici quelques symptômes qui doivent vous alerter :
Si vous remarquez un ou plusieurs de ces symptômes, n’attendez pas des heures aux urgences. Prenez rendez-vous directement à notre clinique au 819 800-1212 pour un diagnostic rapide et précis.
Médecine podiatrique du Plateau se distingue par son approche personnalisée et ses outils diagnostics disponibles sur place. Contrairement aux longues attentes dans les hôpitaux ou cliniques médicales, nous offrons un accès rapide à des services essentiels pour diagnostiquer les fractures avec précision.
Nos services incluent :
Grâce à ces outils de pointe, nous prenons en charge votre état rapidement, sans les délais frustrants souvent rencontrés dans les services d’urgence.
Un diagnostic tardif ou incorrect peut entraîner des complications : mauvaise cicatrisation, faiblesse permanente, ou même arthrose précoce. Avec des technologies avancées comme les radiographies et l’échographie, les podiatres de Médecine podiatrique du Plateau à Gatineau peuvent évaluer la situation sur place, évitant ainsi des heures d’attente à l’urgence.
Avantages des diagnostics au sein de la clinique :
Évidemment, toute fracture ouverte ou qui semble faire courir un risque grave pour la santé doit être pris en charge d’urgence à l’hôpital. Il est recommandé de se diriger à l’urgence la plus près dans de tels cas.
Un traitement immédiat et approprié est nécessaire pour garantir une guérison optimale et éviter des complications comme l’arthrite ou des douleurs chroniques. Voici comment nous prenons en charge les fractures :
Chez Médecine podiatrique du Plateau, la prise en charge est personnalisée pour maximiser vos chances de retour complet à vos activités.
Nous savons que les blessures au pied ou à la cheville ne peuvent pas attendre. Voici pourquoi notre clinique est un très bon choix si vous avez besoin d’aide en lien avec une possible fracture :
La gestion de vos frais médicaux est facilitée grâce à la couverture de plusieurs services par les régimes d’assurances collectives privées, y compris le Régime de soins de santé de la fonction publique du Canada. Nous vous fournirons un reçu que vous pourrez soumettre à votre assureur pour obtenir un remboursement selon les modalités de votre régime.
Les fractures du pied et de la cheville, bien qu’incommodantes, peuvent être efficacement traitées avec un diagnostic rapide et une prise en charge adéquate. Si vous ressentez des douleurs ou des symptômes, n’attendez pas.
Prenez rendez-vous dès aujourd’hui avec Médecine podiatrique du Plateau à Gatineau et bénéficiez d’un traitement complet et accessible. Réservez facilement en ligne ou par téléphone au 819 800-1212. Comme nous voulons réduire les délais le plus possible, privilégiez de téléphoner à la clinique pour obtenir le rendez-vous le plus rapide possible. Ensemble, remettons-vous sur pied.
Prenez rendez-vous maintenant!
Médecine podiatrique du Plateau à Gatineau est là pour vous permettre de retrouver votre mobilité et votre confort en toute sérénité. La santé de vos pieds, c’est notre priorité!
Écoutez cette capsule vidéo du Dr Émile Carrier, podiatre, au sujet des 5 erreurs fréquentes dans la prise en charge de la mycose des ongles (onychomyose). Il vous donne des conseils précis et facilement applicables pour maximiser vos chances d’éradiquer le problème efficacement.

La mycose des ongles, aussi connue sous le nom d’onychomycose, est une infection fongique fréquente qui affecte les ongles des mains ou, plus souvent, des pieds. Bien que souvent considérée comme bénigne, ce problème peut entraîner des complications s’il n’est pas traité rapidement. Dans cet article, nous explorerons les causes principales, l’importance du traitement, les options de diagnostic disponibles chez Médecine podiatrique du Plateau et les soins spécialisés que nous offrons. Vous saurez tout pour mieux comprendre et agir contre la mycose des ongles.
L’onychomycose est causée principalement par des champignons dermatophytes, mais peut également résulter d’autres agents pathogènes comme les levures ou les moisissures. Voici quelques facteurs qui favorisent son apparition :
Bref, on attrape des mycoses des ongles souvent sans raison facilement apparente.
Beaucoup de gens négligent la mycose des ongles, pensant qu’il s’agit d’un problème purement esthétique. Cependant, ses conséquences peuvent aller bien au-delà :
Traiter la mycose des ongles à ses débuts permet d’éviter ces complications tout en réduisant les risques de récidive.
Chez Médecine podiatrique du Plateau, nous offrons des services de diagnostic avancés pour identifier l’onychomycose et adapter les soins à vos besoins. Les étapes incluent :
Avec un diagnostic précis, nous pouvons proposer un plan de soins adapté, augmentant vos chances de guérison rapide.
Votre santé est notre priorité et nos podiatres mettent à votre disposition des traitements de pointe pour venir à bout de la mycose des ongles. À la recherche de l’astuce miracle? En fait, il n’y a pas un seul remède, mais bien un ensemble de soins faisant partie d’un programme de traitement complet que nous proposons à nos patients pour résoudre leur problème de mycose des ongles, à savoir :
Selon la gravité et la nature de l’infection :
Nous utilisons des techniques spécialisées pour nettoyer et débrider les ongles infectés. Cette procédure permet de réduire l’épaisseur de l’ongle et d’éliminer les parties infectées, facilitant ainsi la pénétration des antifongiques. Nous utilisons des appareils de fraisage de qualité avec des pièces à main autoclavables ainsi que des instruments parfaitement stérilisés à notre centrale de stérilisation à même notre clinique.
Traiter l’onychomycose n’est pas instantané. Nos podiatres vous accompagneront tout au long de votre thérapie avec des consultations de suivi régulières jusqu’à la résolution complète de l’infection. Ce suivi inclut des conseils pour éviter les récidives :
La mycose des ongles peut sembler anodine, mais une prise en charge rapide et efficace est essentielle pour éviter complications et inconforts inutiles. Chez Médecine podiatrique du Plateau, nos connaissances, notre savoir-faire et nos soins personnalisés vous proposent un traitement optimal. Contactez-nous dès aujourd’hui pour planifier une consultation et retrouver des ongles sains.
Prenez rendez-vous maintenant et faites le premier pas vers une solution durable!

La sésamoïdite est une affection courante du pied qui peut causer de la douleur et de l’inconfort à la plante du pied. En tant que clinique de podiatrie de premier plan à Gatineau, nous comprenons l’impact que cette condition peut avoir sur vos activités quotidiennes. Dans cet article, nous explorerons les causes, les symptômes et les options de traitement de la sésamoïdite, vous fournissant des informations et des conseils précieux pour vous aider à gérer et à surmonter ce problème.
La sésamoïdite est une inflammation des os sésamoïdes, qui sont de petits os situés dans les tendons du pied, juste sous l’articulation du gros orteil. Ces os agissent comme un système de poulie, aidant à fournir un effet de levier et à absorber la pression pendant des activités comme la marche et la course. Cependant, le stress répétitif ou les blessures aux os sésamoïdes peuvent entraîner une inflammation et de la douleur, ce qu’on appelle une sésamoïdite.
La sésamoïdite peut être causée par divers facteurs, notamment :
Le symptôme le plus courant de la sésamoïdite est la douleur à la plante du pied, généralement concentrée sous l’articulation de la base du gros orteil. La douleur peut s’aggraver avec des activités qui impliquent de plier le gros orteil, comme marcher, courir ou sauter. D’autres signes et symptômes peuvent inclure un gonflement, une difficulté à supporter le poids sur le pied affecté et une amplitude de mouvement limitée dans le gros orteil.
À notre clinique de podiatrie de Gatineau, nous offrons une gamme d’options de traitement pour la sésamoïdite, adaptées aux besoins individuels et à la gravité de la maladie. Le traitement peut inclure :
Si vous ressentez des douleurs au pied ou si vous soupçonnez que vous pourriez avoir une sésamoïdite, nous vous recommandons de planifier une consultation avec nos podiatres expérimentés. Notre équipe effectuera une évaluation complète, fournira un diagnostic précis et créera un plan de traitement personnalisé pour vous aider à trouver un soulagement et à retrouver votre mode de vie actif.
Restez à l’affût pour nos prochains articles de blogue, où nous plongerons plus profondément dans les conditions courantes des pieds, des conseils de prévention et les dernières avancées en matière de soins podiatriques. Pour toute question ou pour prendre rendez-vous, veuillez communiquer avec notre clinique de podiatrie à Gatineau. La santé de vos pieds est notre priorité!

Les fractures de stress sont des fissures fines qui se développent dans l’os en raison de l’application répétée de forces de faible niveau. Ces fractures surviennent lorsque l’os est soumis à des contraintes répétitives, comme celles subies lors de la course à pied ou d’autres activités à fort impact. Les fractures de stress sont courantes chez les athlètes, en particulier ceux qui participent à des sports impliquant des courses répétitives ou des sauts.
Au début, les radiographies peuvent sembler normales, car les fractures de stress ne sont pas toujours visibles.
Radiographie : Elles peuvent éventuellement révéler une ligne fine ou une zone de densité accrue dans l’os affecté à mesure que la fracture guérit et que le cal osseux se forme.
Scintigraphie osseuse : Cet examen d’imagerie utilise une petite quantité de matière radioactive pour détecter les zones d’activité osseuse accrue. La scintigraphie osseuse peut détecter les fractures de stress à un stade précoce, même lorsque les radiographies sont normales.
IRM : L’imagerie par résonance magnétique est un examen d’imagerie plus sensible qui peut fournir des images détaillées des os et des tissus mous. L’IRM peut montrer l’œdème osseux, la réaction périostée et le trait de fracture lui-même, confirmant ainsi le diagnostic.
Le traitement des fractures de stress au pied est généralement non chirurgical et vise à réduire la douleur et à permettre à l’os de guérir.
Repos : Éviter les activités qui causent de la douleur est crucial pour permettre à la fracture de guérir. La durée du repos varie en fonction de la gravité de la fracture et de sa localisation.
Glace : L’application de glace sur la zone affectée peut aider à réduire la douleur et l’inflammation.
Médicaments : Les analgésiques en vente libre, tels que l’ibuprofène ou le naproxène, peuvent aider à soulager la douleur et l’inflammation. Assurez-vous cependant de pouvoir en prendre sans danger. En cas de doute, adressez-vous à un professionnel de la santé. Dans certains cas, des médicaments plus puissants, comme les anti-inflammatoires sur ordonnance ou d’autres analgésiques, peuvent être prescrits pour une douleur intense.
Immobilisation : Dans certains cas, un plâtre ou une botte de marche peuvent être nécessaires pour immobiliser le pied et favoriser la guérison. La durée de l’immobilisation dépend de la localisation et de la gravité de la fracture.
Physiothérapie : Une fois que la fracture a suffisamment guéri, des exercices de physiothérapie peuvent être prescrits pour aider à restaurer la force, la flexibilité et l’amplitude des mouvements du pied. La physiothérapie peut également aider à corriger les anomalies biomécaniques qui ont pu contribuer à la fracture de stress.
Échauffement adéquat : S’échauffer correctement avant l’exercice peut aider à préparer les muscles et les os au stress de l’activité, ce qui peut réduire le risque de fractures de stress.
Augmenter progressivement l’intensité de l’entraînement : Augmenter progressivement la durée et l’intensité de l’exercice permet aux muscles et aux os de s’adapter aux charges accrues, ce qui peut minimiser le risque de fractures de stress.
Chaussures appropriées : Le port de chaussures qui offrent un bon soutien et qui sont adaptées au type d’activité pratiqué peut aider à prévenir les fractures de stress. Remplacer les chaussures de course régulièrement, car l’amorti s’use avec le temps.
Alimentation équilibrée : Consommer une alimentation riche en calcium et en vitamine D est essentiel pour la santé des os. Consulter un professionnel de la santé pour savoir si une supplémentation en calcium ou en vitamine D est nécessaire.
Les fractures de stress au pied sont une blessure courante chez les athlètes et les personnes actives. La compréhension des causes, des symptômes et du traitement des fractures de stress peut aider les individus à prendre des mesures pour prévenir ces blessures et à recevoir des soins médicaux appropriés en cas de fracture. Un diagnostic et un traitement précoces sont essentiels pour une guérison optimale et un retour aux activités sans douleur.

Les douleurs au genou peuvent souvent être causées par des désalignements du pied qui affectent la biomécanique. Chez Médecine podiatrique du Plateau, notre équipe de podiatres à Gatineau, Hull et Aylmer utilise les orthèses plantaires pour réduire ces déséquilibres et soulager la douleur. Voici les principales causes de douleurs au genou provenant du pied :
La pronation est le mouvement du pied vers l’intérieur, mais lorsqu’elle est excessive, elle provoque une rotation interne du tibia. Ce mouvement peut alors surcharger l’articulation du genou.
Des orthèses plantaires personnalisées peuvent aider à limiter la pronation excessive, réduisant ainsi la tension sur le genou.
La supination, qui est le roulement du pied vers l’extérieur, crée une instabilité latérale du pied et augmente les impacts sur le côté latéral du genou.
Les orthèses plantaires pour supination peuvent améliorer la stabilité et limitent l’impact sur le genou.
Des déformations comme un premier rayon en flexion plantaire, c’est-à-dire un pied où le premier métatarsien (l’os situé tout juste avant le gros orteil) est pointé vers le bas, altèrent la biomécanique du pied, entraînant des mouvements compensatoires au genou.
Grâce aux orthèses plantaires adaptées, un podiatre peut corriger ces déséquilibres, offrant une meilleur fonction du membre inférieur.
Un problème au niveau de l’articulation sous-talaire réduit la mobilité du pied et affecte l’alignement du genou.
Les orthèses plantaires adaptées réduisent les mouvements compensatoires du pied pour en réduire les conséquences sur le genou.
Même une légère différence de longueur entre les jambes peut créer une asymétrie de la pronation, exerçant une pression excessive sur le genou. En fait, l’un des deux pieds, généralement celui de la jambe plus longue, peut s’affaisser davantage de manière à réduire la longueur fonctionnelle de la jambe. Bien que cela ne raccourcisse pas les os des jambes, la pronation plus accentuée d’un pied peut permettre de réduire la hauteur du bassin de ce côté, de manière à avoir un bassin mieux aligné. Comme le bassin est le socle sur lequel repose la colonne vertébrale, un bassin bien aligné est très pratique!
Les orthèses plantaires compensatoires permettent d’équilibrer la longueur des jambes et de soulager la pression au genou.
Les douleurs au genou causées par le pied nécessitent de solides connaissances en biomécanique du pied, un organe de mouvement complexe. Chez Médecine podiatrique du Plateau, nos podiatres de Gatineau et Aylmer proposent une évaluation complète pour déterminer la cause précise de vos douleurs et des orthèses plantaires sur mesure adaptées à vos besoins.

Les métatarsalgies désignent une douleur localisée à l’avant-pied, souvent au niveau des têtes des métatarsiens. Ce problème, également connu sous le nom de dysfonction de la plaque plantaire, peut entraîner une gêne considérable lors de la marche, du sport ou même au repos.
Les métatarsalgies peuvent être causées par divers facteurs, notamment :
Les symptômes courants incluent :
Au sein de Médecine podiatrique du Plateau, nous réalisons une évaluation complète pour diagnostiquer les métatarsalgies. Cela inclut un examen physique détaillé, des tests de mobilité, et éventuellement des radiographies pour exclure d’autres problèmes, comme les fractures ou l’arthrose.
Le traitement des métatarsalgies dépend de la cause sous-jacente et peut inclure :
Si vous ressentez des douleurs à l’avant du pied, il est essentiel de consulter un podiatre pour un diagnostic précis et un plan de traitement adapté. À la Médecine podiatrique du Plateau, notre équipe est dédiée à vous aider à retrouver le confort et la mobilité.

L’arthrose du gros orteil, également connue sous le nom de hallux rigidus, est une forme d’ostéoarthrite qui affecte l’articulation à la base du gros orteil. Ce problème se caractérise par une raideur et une douleur, rendant les mouvements du pied difficiles et affectant la qualité de vie.
L’hallux rigidus résulte souvent de l’usure progressive du cartilage articulaire, ce qui entraîne des douleurs lors de la marche, des activités sportives, ou même au repos. Les symptômes peuvent inclure :
Chez Médecine podiatrique du Plateau, nous réalisons un examen clinique approfondi pour évaluer la douleur et la mobilité du gros orteil. Des examens complémentaires, comme des radiographies, peuvent être effectués pour confirmer le diagnostic et évaluer l’ampleur de l’arthrose.
Le traitement de l’hallux rigidus peut varier selon la gravité de la condition. Nous proposons plusieurs options, telles que :
Si vous souffrez de douleurs au gros orteil, il est crucial de consulter un podiatre pour un diagnostic précoce et un plan de traitement adapté. Chez Médecine podiatrique du Plateau, notre équipe est là pour vous aider à gérer vos symptômes et à retrouver votre mobilité.
Notre réussite, c’est de vous savoir sur vos deux pieds, capables de faire toutes les activités que vous le voulez avec le moins de douleurs possible.
Prenez ce problème au sérieux. Une évaluation vous permettra d’y voir clair et d’évaluer les options de traitement. Appelez maintenant au 819 800-1212 pour prévoir votre premier rendez-vous.
Saviez-vous que vos douleurs au dos pourraient être liées à des problèmes de pieds ou de posture? La podiatrie joue un rôle clé dans l’évaluation et le traitement de ces douleurs, notamment lorsqu’elles sont causées par une asymétrie au niveau des pieds, des jambes ou des articulations. En effet, la marche est un processus naturellement symétrique. Dès que cette symétrie est compromise, des douleurs peuvent apparaître non seulement dans les pieds et les chevilles, mais aussi dans les genoux, les hanches, et le dos.
Voici quelques exemples de troubles qui peuvent perturber cet équilibre et entraîner des douleurs au dos :
Chez Médecine podiatrique du Plateau à Hull, Aylmer, Gatineau, nous offrons une analyse de la marche approfondie pour identifier ces troubles posturaux et asymétries. En complément, notre analyse radiologique des pieds (radiographies) nous permet de mieux comprendre l’état du squelette de vos pieds, de vos os et de vos articulations et de déceler tout problème susceptible de contribuer à vos problèmes actuels ou à des problèmes éventuels. Une fois le diagnostic podiatrique posé, nous proposons des solutions sur mesure, comme des orthèses plantaires, des infiltrations, des chirurgies, des chaussures adaptées, des exercices, des traitements de physiothérapie ou de chiropratique pour rétablir l’équilibre et soulager vos douleurs.
Si vous souffrez de douleurs au dos sans en connaître l’origine, consulter un podiatre à Gatineau peut vous offrir une perspective nouvelle et des solutions concrètes. De concert avec d’autres professionnels, dont la chiropraticienne ou le chiropraticien dont le champ de pratique inclut l’évaluation de l’alignement de la colonne vertébrale, votre podiatre pourrait vous aider à soulager vos douleurs.
Faites le premier pas vers le soulagement. Appelez au 819 800-1212 pour planifier votre première évaluation.
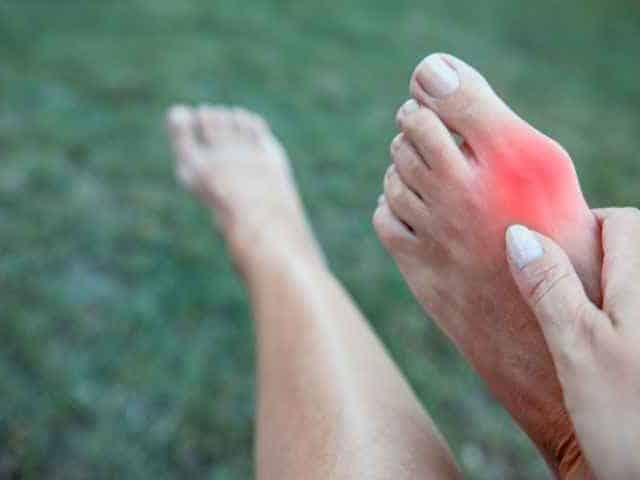
Vous avez une bosse sur l’orteil. Elle vous cause de la douleur dans vos souliers? Il pourrait s’agir d’un hallux valgus ou communément appelé un oignon du pied.
Cette condition peut être d’origine génétique. Elle peut aussi se développer selon les activités, le métier ou les chaussures portées. Ainsi, une certaine détérioration peut être évitée si des modifications de vos habitudes et des traitements sont entrepris.
Divers traitements non chirurgicaux sont offerts chez Médecine podiatrique du Plateau. Par exemple, nos podiatres peuvent vous aider à trouver les chaussures les plus adaptées à l’état de vos pieds et à la prévention de ce problème. Des orthèses plantaires sur mesures, qui sont des semelles moulées et prescrites pour pallier les problèmes mécaniques de vos pieds, sont des appareils souvent utilisés pour les oignons du pied. De plus, votre podiatre pourrait vous conseiller l’infiltration de cortisone, une orthèse digitale ou une attelle d’orteil.
Quand les traitements non chirurgicaux ont été essayés, deux options s’offrent à vous pour l’opération;

Votre enfant va à la piscine et revient avec des bosses sous les pieds? Ne tardez pas. Il pourrait avoir attrapé des verrues plantaires contagieuses. Si vous êtes un adulte, sachez que ce problème peut aussi vous toucher.
Une verrue plantaire est une lésion de la peau causée par un virus, le papillomavirus ou virus du papillome humain. On peut parfois observer de petits points noirs et une croûte de peau dure ou corne au niveau de la lésion. Il est important de les reconnaître et de les éliminer le plus rapidement avant qu’elles ne grossissent et ne se répandent.
Ce virus se retrouve sur le sol et on l’attrape généralement en marchant nu-pied. C’est pourquoi on en retrouve plus souvent chez les enfants. Il est donc conseillé de porter des sandales, des souliers ou des bas dans les lieux publics pour éviter la contamination. Un bon nettoyage de la douche et du bain à la maison est aussi recommandé.
Les remèdes de grand-mère tels que les huiles essentielles et le ruban à conduit (« duct tape ») pour enlever la racine de la verrue ne sont pas efficaces.
Plusieurs produits sont disponibles en pharmacie. On y trouve des pansements d’acide salicylique (Compound W) et des traitements par le froid (cryothérapie) qui tentent de détruire la verrue avec de l’azote liquide. Cependant, ces types de traitements sont souvent trop peu puissants pour éliminer le virus en totalité. Parfois, leur inefficacité cause même une augmentation de la taille des verrues et le développement de nouvelles verrues.
Il est important d’établir le bon diagnostic et de ne pas confondre votre verrue avec d’autres problèmes de la peau tels que des champignons, des ampoules, des cors ou des durillons. Cela pourrait expliquer l’échec de traitements de base et la douleur.
Le podiatre pourra vous proposer des traitements plus efficaces pour traiter et faire partir rapidement votre verrue plantaire qui semble impossible à traiter et s’assurer du bon diagnostic;
Le podiatre pourra aussi vous indiquer quand le virus de la verrue est mort. Pour cela, il utilise une lampe spécialisée appelée dermatoscope. Cela lui permet de voir comme dans une loupe les signes de verrues plantaires ou bien de constater leur absence.
L’examen clinique de votre podiatre lors d’un traitement des ongles et de la peau (soin des pieds) permet de dépister les verrues plantaires et de les traiter.